La découverte la plus frappante est sans doute celle de liens entre les perturbations de cette flore intestinale et des troubles psychiatriques comme l’anxiété, la dépression, les troubles bipolaires, la schizophrénie, ou encore un trouble neurodéveloppemental comme l’autisme. Il est trop tôt, à ce stade, pour affirmer qu’il s’agit d’une cause, et non pas d’une conséquence de ces troubles. Néanmoins, l’hypothèse selon laquelle la communauté microbienne abritée par notre intestin détermine en partie notre humeur et nos comportements mérite d’être étudiée. Si elle venait à être confirmée, cela ouvrirait des perspectives de prévention ou de traitement inédites en santé mentale.
Les trois premières années de la vie, période clé
Le microbiote intestinal se forme au cours des trois premières années de la vie. Il reste ensuite relativement stable au cours de la vie mais peut être transitoirement modifié, par exemple par un nouveau régime alimentaire, une infection intestinale ou un traitement antibiotique. Le rôle de cet écosystème est fondamental dans la motricité intestinale, c’est-à-dire la progression des aliments dans le système digestif. Il l’est aussi dans le développement du système immunitaire, protégeant l’individu contre l’agression de certaines pathogènes. Il l’est, enfin, dans le système métabolique, participant à la digestion, influençant l’absorption et la distribution des nutriments voire, en cas de maladie, des médicaments.
On estime actuellement que 90 % des maladies pourraient avoir un lien avec des perturbations du microbiote, les unes causant les autres ou inversement. On parle de « dysbiose », pour des situations dans lesquelles une altération de la biodiversité du microbiote peut occasionner des effets négatifs pour l’individu. La « paucibiose » fait référence à la perturbation quantitative du microbiote, c’est-à-dire une baisse du nombre total de bactéries, indépendamment du nombre d’espèces différentes.
Les effets de telles perturbations sur les comportements ont été mis en évidence, pour l’instant, par des études sur des modèles animaux. Ainsi des chercheurs ont fait naître des rats par césarienne, dans des conditions stériles, pour qu’ils aient le moins de contacts possible avec des micro-organismes présents chez leur mère ou dans l’environnement. Ces rongeurs développent rapidement des troubles comportementaux évoquant des maladies psychiatriques : le repli sur soi, une perte de poids, des troubles du sommeil, de l’anxiété, la perte de l’hygiène voire des automutilations.
Or ces troubles s’avèrent réversibles si on administre à ces mêmes rats des probiotiques (des bactéries bonnes pour leur santé) au cours des six premières semaines de leur vie. Au-delà, les troubles deviennent irréversibles, suggérant que le microbiote joue un rôle crucial dans la période de développement du système nerveux central.
Comment le microbiote influence le cerveau
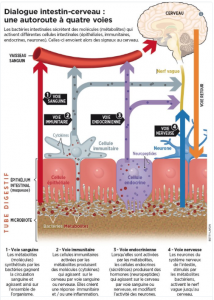
Qu’en est-il chez l’homme ? Notre microbiote peut influencer notre cerveau par plusieurs voies. Il peut modifier la perméabilité intestinale (c’est-à-dire le passage des molécules à travers la paroi de l’intestin vers la circulation sanguine et de là vers le cerveau), moduler l’inflammation au niveau de l’intestin et dans le sang, l’absorption de nutriments bénéfiques ou essentiels pour le cerveau, et influencer le système nerveux autonome responsable des réactions d’éveil et de fuite. Ces phénomènes semblent être à l’œuvre dans plusieurs types de troubles.
À ce jour, les chercheurs ont surtout étudié le lien entre la perturbation du microbiote intestinal et l’autisme, un trouble neurodéveloppemental caractérisé par la diminution des interactions sociales et de la communication, avec des comportements stéréotypés et répétitifs. L’autisme s’accompagne très fréquemment de troubles digestifs. Les enfants autistes, comparés aux non-autistes, auraient dix fois plus de bactéries de type Clostridium, une augmentation des Bacteroidetes et Desulfovibrio, et une diminution des Firmicutes et Bifidobacterium.
Une augmentation de la perméabilité intestinale (l’intestin jouant moins bien son rôle de filtre retenant les pathogènes) a également été décrite dans l’autisme, ainsi qu’une élévation de marqueurs d’inflammation dans le sang. De nombreuses autres anomalies au niveau de la paroi de l’intestin et de la composition des selles chez ces enfants ont également été rapportées.
Le syndrome de l’intestin irritable associé à l’anxiété

À l’inverse, des maladies inflammatoires chroniques de l’intestin, comme le syndrome de l’intestin irritable, sont associées à des taux très élevés d’anxiété et de dépression. De tels taux ne sont pas retrouvés dans d’autres maladies chroniques non-inflammatoires pourtant tout aussi difficiles à vivre au quotidien.
Chez les patients souffrant de troubles dépressifs majeurs, une faible sécrétion d’acide gastrique a été rapportée. Cette diminution de l’acidité gastrique a été associée à la croissance (réversible) du microbiote au niveau de l’intestin grêle, ce qui peut entraîner des troubles digestifs, une augmentation de la perméabilité intestinale, de la malabsorption des nutriments, des épisodes de diarrhée ou de constipation.
Une autre observation plaide en faveur du rôle du microbiote intestinal dans la régulation ou le déclenchement des troubles anxio-dépressifs. Des bactéries sécrètent des substances qui sont aussi des neurotransmetteurs, c’est à dire des composés chimiques produits par les neurones pour agir comme messager en direction des autres neurones. Ainsi, certaines souches de Lactobacillus et de Bifidobacterium produisent de l’acide gamma-amino-butyrique (GABA). Les genres Escherichia, Bacillus, et Saccharomyces produisent de la noradrénaline ; Candida, Streptococcus, Escherichia, et Enterococcus produisent de la sérotonine ; alors que Bacillus et Serratia peuvent produire de la dopamine. Tous ces neurotransmetteurs jouent un rôle majeur dans les mécanismes de la dépression.
La schizophrénie et les troubles bipolaires, des maladies psychiatriques chroniques sévères, ont également fait l’objet de travaux. Une étude récente s’est intéressée aux marqueurs de translocation bactérienne anormale, des molécules qui, en temps normal, doivent être trouvées seulement à l’intérieur de l’intestin. Quand ces molécules sont trouvées dans le sang, cela peut être le signe d’une augmentation de la perméabilité de l’intestin. Ce phénomène a précisément été observé chez des personnes touchées par ces deux maladies.
La recherche sur le rôle du microbiote et son influence sur nos comportements en est à ses balbutiements. Ce champ de recherche apparaît aujourd’hui comme un possible chaînon manquant pour expliquer comment se déclenchent ou perdurent certaines maladies mentales. Des probiotiques, des prébiotiques (des substrats favorisant la croissance de souches de bactéries bénéfiques) et des approches nutritionnelles spécifiques sont utilisés actuellement dans certaines pathologies intestinales. Pourraient-ils trouver, un jour, une utilité dans le domaine de la santé mentale ? De nouvelles études seront nécessaires avant de pouvoir confirmer, ou infirmer, l’efficacité de telles interventions.
Auteur : Psychiatre, chercheur associé, Université Pierre et Marie Curie (UPMC) – Sorbonne Universités.
Publié sur : The Conversation / Le microbiote intestinal dicte-t-il notre humeur et nos comportements ?